肝臓内科
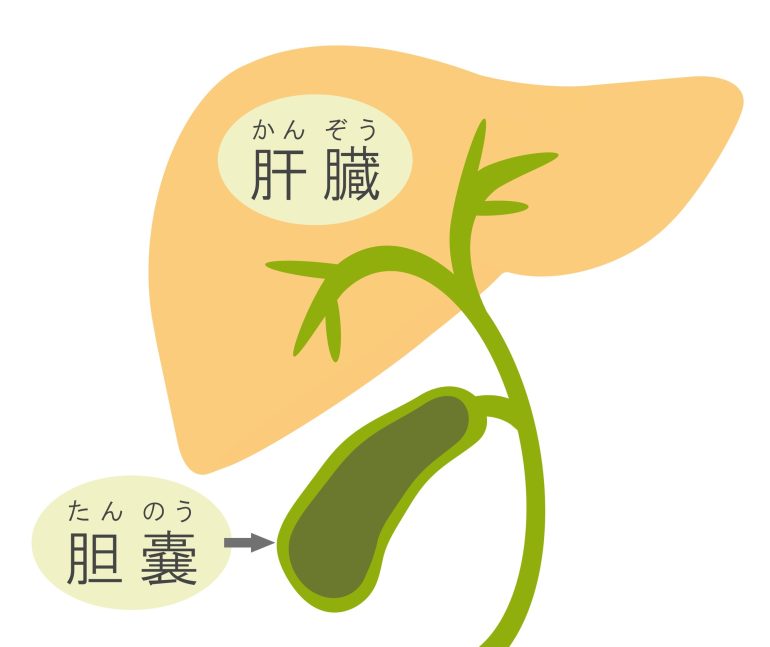 肝臓は沈黙の臓器と呼ばれており、自覚症状を感じにくい臓器です。そのため発見時にはすでに病気が進行していることがあります。健康診断で肝機能の異常を指摘されたら、原因を調べることが大切です。当院では、日本内科学会内科専門医と肝臓病専門医が連携をして診療を行っています。肥満やアルコールの大量摂取のような生活習慣病に関わる病気から、ウイルスによる肝炎、その他特殊な疾患まで対応しております。慢性肝障害は、定期的な採血、腹部超音波検査、腹部CT検査などを行い、適切な治療を行い、病気を進行させないことが重要です。健康診断などで肝機能の異常を指摘された場合には、早めにご相談ください。
肝臓は沈黙の臓器と呼ばれており、自覚症状を感じにくい臓器です。そのため発見時にはすでに病気が進行していることがあります。健康診断で肝機能の異常を指摘されたら、原因を調べることが大切です。当院では、日本内科学会内科専門医と肝臓病専門医が連携をして診療を行っています。肥満やアルコールの大量摂取のような生活習慣病に関わる病気から、ウイルスによる肝炎、その他特殊な疾患まで対応しております。慢性肝障害は、定期的な採血、腹部超音波検査、腹部CT検査などを行い、適切な治療を行い、病気を進行させないことが重要です。健康診断などで肝機能の異常を指摘された場合には、早めにご相談ください。
以下の項目に当てはまる場合は、肝臓内科を受診しましょう
- 健康診断で肝機能(AST/ALT/γ-GTPなど)の異常を指摘された
- 肝炎ウイルスの感染の可能性があると指摘された
- ご家族に肝臓の病気の方がいる
- 食欲がない
- 手や顔、白目が黄色い
- 疲れやすい
- 毎日多量にお酒を飲む
- 便が白い、尿がウーロン茶のような色になっている
特に自覚症状が無い方も、肝炎ウイルスに感染していることがあるので、上記に該当する場合には肝機能の検査を受けましょう。
肝臓内科で対応する主な疾患
ウイルス性肝炎
ウイルス性肝炎は、肝炎ウイルスが肝臓に感染することで炎症が広がり肝細胞が破壊される疾患です。
A型肝炎
A型肝炎ウィルス(HAV)は、潜伏期間1か月ほどで、感染すると全身の倦怠感、高熱、腹痛、食欲不振、黄疸、下痢、発熱といった一過性の急性肝炎が主な症状です。 小児は、感染しても症状が軽い場合がほとんどです。進行すると稀に劇症肝炎によって命の危険があるので、注意が必要です。A型肝炎は、感染しても自然治癒することが多いので症状がみられる場合は、入院して安静に過ごします。 感染経路は、感染者の便と一緒に排出されたHAVに汚染された食べ物などを食べることで感染すると考えられています。発展途上国は感染が蔓延しているので、旅行の予定がある方は事前に予防接種を受けるようにしましょう。
B型肝炎
BB型急性肝炎は1~6か月の潜伏期間を経て、全身倦怠感、食欲不振、嘔気、黄疸などの症状が現れます。重症化して肝不全に至るケースもまれにありますが、基本的には数週間で治ります。
B型慢性肝炎~母子感染によって起こります。その後成人期にはおよそ2割の方が慢性肝炎として発症するため、専門医による定期的な検査や治療を行い、肝硬変や肝がんへと進展することを予防することが重要です。クリニックで行う治療は慢性肝炎に対して行っています。必要に応じて核酸アナログ製剤を使用したりします。
C型肝炎
C型肝炎ウイルスは、感染者の血液が体内に入ることで感染がおこります。C型肝炎ウイルスに感染しても、ほとんどの方は自覚症状もなく、肝機能も正常の場合も軽度の異常だけの場合も多いです。C型慢性肝炎の患者様のうち約30~40%の方が、20年の経過で肝硬変に進行し、肝硬変では年間7%の割合で肝臓がんが発生すると考えられています。現在ではインターフェロンを使用しない治療法が確立されており、治療を行えば、ほぼすべての方でC型肝炎ウイルスの排除が可能となっています。
ウイルスの排除することによって肝がんの発生率は下がりますが、炎症が続いていた肝臓の細胞にすでに変異が起こっており、のちに肝がんが出現することがあります。そのため、定期的な採血検査や腹部超音波や腹部CT検査を行うことが重要です。
脂肪肝
肝臓に脂肪が多くたまった状態が脂肪肝です。脂肪肝には、お酒を飲み過ぎた人が なるアルコ ール性の脂肪肝と、お酒をあまり飲んでいないのに肝臓に脂肪がたまってしまう非アルコ ール性の脂肪肝があります。お酒の飲み過ぎは脂肪肝にとどまらず、肝炎や肝硬変になることがよく知られていますが、お酒をあまり飲んでいない非アルコ ール性の脂肪肝の人でも同じように肝臓の病気が進行してしまうことがあります。
アルコール性脂肪肝(ASH)
長期にわたる(通常は5年以上)アルコール摂取によって、アルコール性脂肪肝となります。この時点では自覚症状がないため、さらに多量の飲酒を続けると肝硬変へと進行してしまう恐れがあります。
アルコール性肝障害の診断基準は
- 肝機能異常の評価
- 飲酒歴の確認
- アルコール以外の原因による肝障害の除外
です。
飲酒歴の確認はとても重要で、患者様本人は飲酒量を少なく申告する傾向にあるため、家族の方にも飲酒量をお聞きすることがあります。具体的には5年以上の長期にわたり一日平均純エタノール60g以上の飲酒(女性は40g)がある場合には強く疑います。
最近でもアルコール性肝硬変の患者数は増加傾向であり、2019年に行った「令和元年国民健康・栄養調査」一日平均純エタノール60g以上の飲酒に該当する人が27.8%もいました。
アルコール性肝障害を予防するためには、適切な飲酒量を理解することが重要です。
| 種類 | 量 | アルコール度数 | アルコール換算量 |
|---|---|---|---|
| ビール(中瓶1本) | 500ml | 約5% | 20g |
| 日本酒 | 1合180ml | 約15% | 22g |
| 焼酎 | 1合180ml | 約35% | 50g |
| ワイン1杯 | 120ml | 約12% | 12g |
| ウイスキー | ダブル60ml | 約45% | 20g |
同じく「令和元年国民・栄養調査」の結果では、毎日飲酒する人が18.1%でした。週に2回は休肝日を作るようにしましょう。
自覚症状がほとんどないので、定期的な採血や腹部超音波検査や腹部CT検査などの画像の検査を行うことも重要です。
非アルコール性脂肪性肝疾患(NAFLD)
非アルコール性脂肪性肝疾患(Non-Alcoholic Fatty Liver Disease、NAFLD)は、肝臓に脂肪が異常に蓄積する脂肪肝の総称です。
その大半は、肥満、糖尿病、脂質異常症、高血圧を伴っていて、アルコールをほとんどまたは全く摂取しない人々に見られるメタボリックシンドロームの肝臓病と考えられています。
お酒を一滴も飲まない人だけではなく、少量の飲酒をしている人にみられる脂肪肝もNAFLDに含まれます。
1日あたり純エタノールが男性で30g以上、女性では20g以上、毎日飲酒を続けるとアルコール性肝障害を起こすことがあるといわれています。
これよりも1日の飲酒量が少ない人(女性ではその2/3よりも少ない人)にみられる脂肪肝をNAFLDと定義します。
非アルコール性脂肪性肝疾患(NAFLD)のうち、80〜90%は長期間にわたって脂肪肝のままであり、病気はほとんど進行しません。
この状態をNAFL(ナッフル)と呼びます。しかし、残りの10〜20%の人は次第に悪化して、肝硬変や肝がんを発症することもあります。
この脂肪肝から少しずつ進行していく肝臓病を「非アルコール性脂肪肝炎」(英語表記nonalcoholic steato-hepatitisから「NASH(ナッシュ)といいます。
NAFLDの診断には、非アルコール性であること、超音波検査やCT検査などの画像検査で脂肪肝の所見があり、他の肝臓の病気がないことを確認する必要があります。
日本では、NAFLDの有病率は9〜30%との報告があり、全国に1,000万人以上の患者さんがいると推定されています。
肥満やメタボリックシンドロームの患者数の増加に伴い、特に肥満男性の増加が社会問題となり、男性のNAFLDも増加していることが懸念されています。
また、日本におけるNAFLDの年齢分布は、男性は中年層、女性は高齢層に多い傾向が報告されています。NASHの有病率は、肝硬変への進行の恐れがあるとされており、3〜5%と推定されています。
NASHであっても、かなり進行していない限りはほとんど症状がありませんので、自覚症状だけで脂肪肝(NAFL)とNASHを区別することはできません。
定期的な肝機能検査や腹部超音波検査、腹部CTなどの画像検査が推奨されます。これにより、病状の経過をモニタリングすることが重要です。
代謝異常関連脂肪肝(Metabolic dysfunction associated fatty liver disease:MAFLD)
最近新しい脂肪肝の定義が提唱されています。代謝異常関連脂肪肝(Metabolic dysfunction associated fatty liver disease:MAFLD、マッフルディ)といい、
- 脂肪肝がある
- BMI25以上(日本を含むアジアでは23以上)
もしくは、「糖尿病もしくは代謝障害があるものすべて」
と定義しており、飲酒歴は問いません。
NAFLDに比べて、脂肪肝の中でも肝硬変に進行するリスクが高い状態を特定することが可能とされています。
さらに、動脈硬化性心血管疾患(脳梗塞や心筋梗塞など)や肝臓以外のがんの発症リスクの増加も報告されており、全身の定期的な検査が重要となります。
現在、糖尿病や脂質異常症の治療を受けている方も、定期的に血液検査を行うだけでなく、腹部超音波やCT検査などを追加で受けることが重要です。